
わたしが今まで行ってきた不妊治療について振り返っています。
やってみて思うこと、これからの不妊治療に期待することなどについてつづっています。
~タイミング法から顕微受精まで~の記事はこちらから
2度目の流産で絨毛体検査を受けて、染色体構造異常が分かる

2度目の流産のときに、胎児の絨毛体を検査して、染色体に異常がなかったかどうか、調べることができるよと提案されました。
多くの方は検査されないそうですが、今後の治療に役立つかもしれないと思い受けました。
結果は、「均衡型転座という染色体の構造異常」。
わたしか夫の、どちらかの染色体から遺伝している、という結果でした。
<思うこと>
1回目の流産のときに、この検査を受けることができていたら、と考えますが、
判明したのがもう少し早かったら、通院してるクリニックではまだ着床前診断をやってませんでした。
PGT-SRができる大学病院に行くか、神戸のクリニックに新幹線通院するか、あきらめるか、そんな選択肢になったのかな。
夫婦で末梢血染色体検査を受け、わたしに転座があることが判明

絨毛体検査の結果を受けて、夫婦で血液検査を受けました。
結果は、わたしに均衡型転座という染色体構造異常がありました。
今までの不妊の大きな大きな原因が突き止められた瞬間でした。
だから妊娠しなかったんだ、だから流産をくりかえすんだ。
深く深く納得できました。
夫にごめんと思う気持ちと、でもこれさえ防げれば妊娠できるんじゃないか、と希望が持てました。
<思うこと>
浅田レディースクリニックの、初診時の検査説明書の中に、夫婦の染色体検査ものっていました。
初診時にこの検査をやることができていたら、もっと早く妊娠できていたのかな、と思ったりします。
後に医師に確認しましたが、非常にデリケートな検査なので、初診時に検査することはできませんと。希望されても受けられるか分かりませんと。
多くの人は染色体の異常なんて持ってないけど、まれに私みたいな人がいます。
そんな人には光がさすと思うんだけどな。
着床前診断(PGT-SR)を受け、1つの正常胚ができる

転座があることで、治療は着床前診断1択になりました。
ちょうと通っている浅田レディースクリニックが、日本産科婦人科学会の着床前診断の臨床研究の参加施設に認定されたので、そのまま通いながら行えました。
着床前診断の説明会に参加したり、遺伝子カウンセリングを夫婦で受けたり。
日本産科婦人科学会に、わたしのPGT-SRの登録申請を行っている間に、採卵を繰り返し、胚盤胞を貯めました。
(採卵後にチョコレート嚢胞からの感染により骨盤内感染を起こし、入院した話はこちらから)
残っていた胚盤胞1個と、採卵2回でできた胚盤胞3個で、合計4つの胚盤胞を、着床前診断に提出しました。
結果は、正常胚1つのみ。他はすべて転座あり。(転座+異数体も1つあり)
4分の1の確率でした。合計の胚盤胞の数が多くても、正常胚は1つだったかもしれない。
この1つは本当に貴重な貴重な卵なんだと思いました。
着床前診断をした胚は安全なのか
着床前診断に出す胚は、凍結と融解を繰り返します。
まず採卵して受精卵になって胚盤胞まで培養したら、凍結。
胚盤胞の数がある程度たまったら、融解させて、胚盤胞から5細胞をとり、着床前診断へ提出する。
その胚盤胞はまた凍結。
結果が出て、移植するときにまた融解。
こんな風に、凍結⇔融解を繰り返し、細胞をとるために吸引したりもします。
論文やドクターの説明では、再凍結や再融解、細胞穿刺による胚への負担はほとんどありません、となっていますが、
やっぱり大丈夫か心配でした。
顕微受精とほとんど変わらない、と説明されてもやっぱり心配。
どこかに異常が出るんじゃないか、胚が傷ついていて着床しないんじゃないか、移植する前もした後も、そんな不安がとてもありました。
正常胚移植で妊娠

正常胚を、移植後、妊娠判定を陽性となりました。
移植時に、正常胚は、下の図のような孵化中胚盤胞という状態でした。
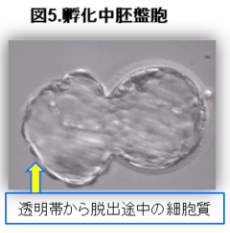
4週で陽性をもらってから、5週、6週、7週、8週と様子を見て、卒業となりました。
着床前診断の臨床研究に参加している症例なので、12週での経過の状態を知らせる義務があります。
<思うこと>
浅田レディースクリニックでも、PGT-A、PGT-SRを多くの方に実施しているそうですが、やはり成功していない例もあるそうです。
母体側の原因なのか、何が原因なのかは、これから結果を集計して究明していかないと分かりません。
日本産科婦人科学会の臨床研究なので、研究の結果やデータを、患者にも見える形で公表してくれるといいなと思います。
これからの不妊治療に期待すること

自分の治療歴をふりかえりながら、反省点や思うことをつづってみました。
まず思うのは、わたしってほんとに病気のオンパレードだなということ。
子宮内膜症、橋本病、骨盤内感染、染色体構造異常、低AMH、まだあったっけ・・・
夫には、「こんなわたしでごめんね」より、「こんなわたしを選んでくれてありがとう」と言いたいです。
これからの不妊治療に期待することを1つあげるとすると、
不妊治療のガイドラインをつくってほしい!
わたし自身、3つの不妊治療クリニックを経験しましたが、医師の考えで、患者に合わない治療が行わている事実がありました。
患者の体質や卵巣や卵子の状態、ホルモンの状態、いろんなことをふまえた上で、患者ひとりひとりに合う刺激法や移植法が、明確に示されるべきだと思います。
1回の治療にこんなにもお金がかかる治療なのに。
治療方針や内容があまりにもあいまいすぎます。
情報があまり手に入りづらい(クリニックから提供されない)というのも問題です。
患者が、自分のやってる治療に納得できる、不妊治療のガイドラインが早急にできることを願います。
わたし自身、今は妊娠継続できていますが、今後無事出産できるか分かりません。
また不妊治療にもどってくるかもしれません。
そのときには、ガイドラインへの道筋ができていたり、助成金制度が拡大していたり、保険適応が行われていたりと、明るい未来であることを祈っています。
もう少しだけ過去の不妊治療についてまとめようと思います。
いつも読んでくださり、本当にありがとうございます。
みなさんに幸あれ。



コメント